En primer lugar, hasta ahora, no hay un recurso mejor y más eficaz contra el COVID-19 que la vacunación. Solo las vacunas pueden prevenir o mitigar en gran medida los cursos graves de la enfermedad. Y sería mejor si el tratamiento y la terapia de cuidados intensivos para COVID-19 pudieran evitarse desde el principio.
Publicidad
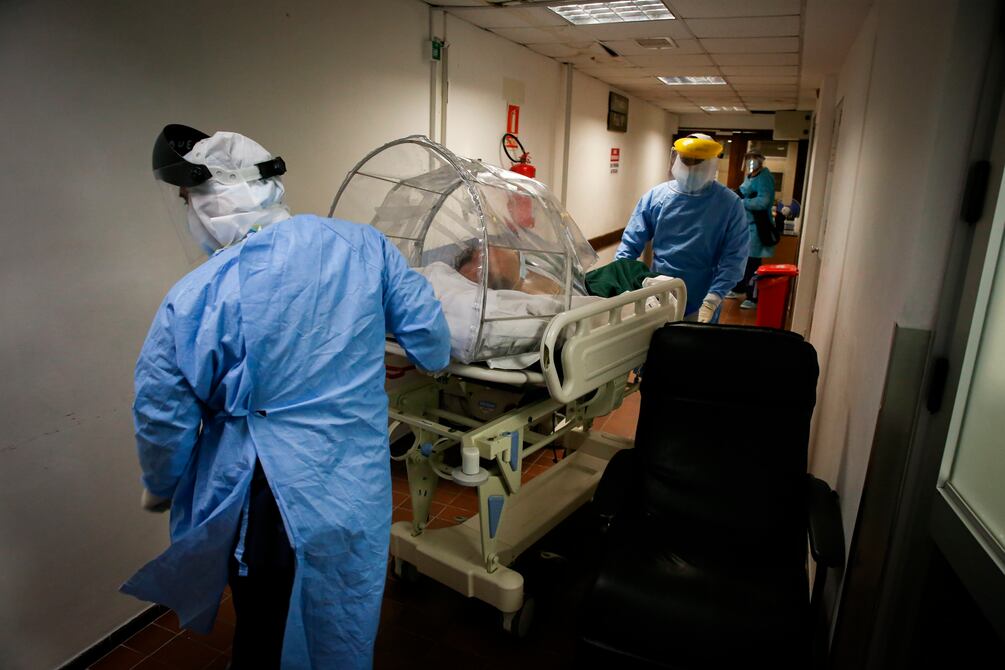
COVID-19, ¿qué tratamientos se aplican a los pacientes?
Solo las vacunas pueden prevenir o mitigar en gran medida los cursos graves de la enfermedad del coronavirus, que ha dejado unos 4 millones de fallecidos.
Publicidad

Publicidad
Actualizado el
Publicidad
Publicidad
Publicidad
Contenidos relacionados
Lo último en Salud
Publicidad
¿Tienes alguna sugerencia de tema, comentario o encontraste un error en esta nota?
Lo último
Federación de comunas declara personas ‘no gratas’ a alcalde y vicealcaldesa tras incidente en Chongón
Federación señala que es inaceptable que se intente posicionar una narrativa delictiva sobre líderes comunales.
Publicidad



























