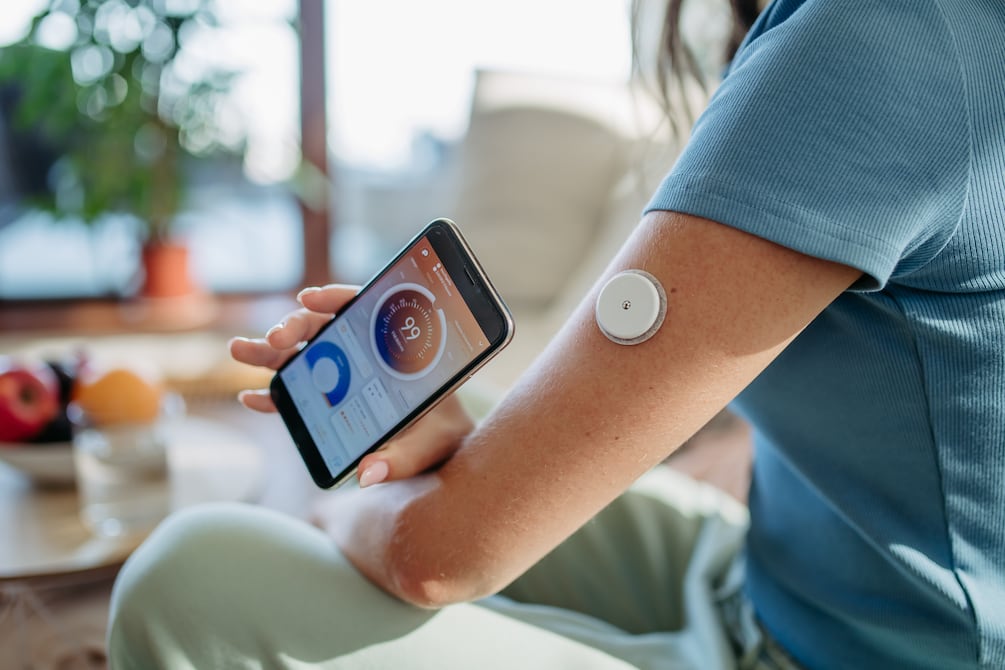
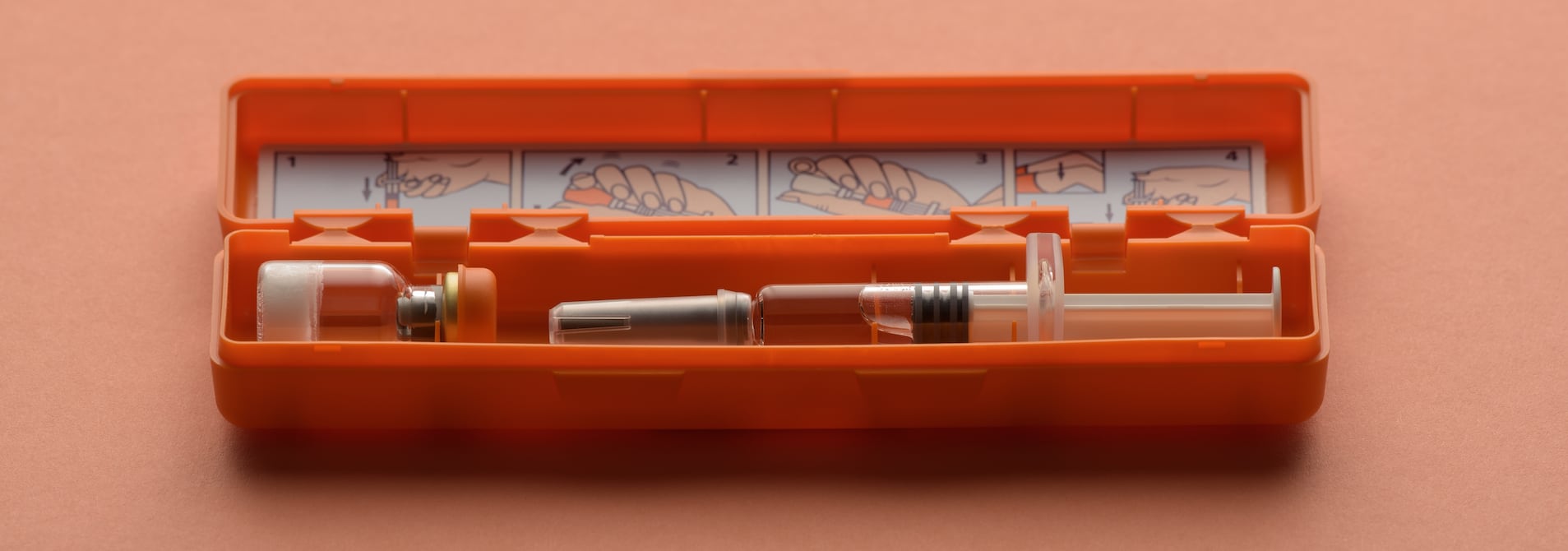
La principal diferencia entre la diabetes tipo 1 y la 2 es que en el primer caso, el cuerpo deja de producir insulina en su mayor parte o completamente, y en la segunda, el cuerpo ya no puede responder correctamente a la insulina que sigue produciendo.
La diabetes tipo 1 alguna vez fue conocida como ‘juvenil’, pero es una enfermedad que puede aparecer en la infancia, en la juventud y en la vida adulta, debido a factores genéticos y posiblemente a la exposición a ciertos virus. Es una condición crónica que requiere el uso diario de insulina y una dieta adecuada para evitar complicaciones.
El doctor Desmond Schatz, invitado a Guayaquil este mes por Harriet Joyce Foundation para ser uno de los exponentes del primer Encuentro Nacional de Diabetes Tipo 1 en la vida adulta, explicó que la meta actual es mejorar la vida de los pacientes, pues la insulina por sí sola no constituye una cura.
Publicidad
“Mi enfoque está en la prevención de la enfermedad”, dijo el médico desde el congreso, realizado en la Universidad de Especialidades Espíritu Santo. “Ahora podemos identificar a los pacientes muchos años antes de que aparezca la diabetes 1, a través del tamizaje y de la historia familiar”.
El doctor Schatz y su equipo también están trabajando con células madre en poblaciones con diabetes tipo 1. “Hasta el momento, al pensar en una cura, nos hemos enfocado en el trasplante pancreático y en el trasplante de islotes pancreáticos (procedimiento mínimamente invasivo que lleva células productoras de insulina de un donante al hígado de un paciente de diabetes 1).
“Y ahora estamos hablando de células madre que pueden ser reprogramadas o transdiferenciadas para que puedan producir insulina”. Una primera publicación al respecto salió en el New England Journal en 2025, un estudio con 12 pacientes que recibieron trasplantes de células madre que se convirtieron en células pancreáticas productoras de insulina o células beta.
Publicidad
Publicidad
“Los pacientes con hipoglucemia recurrente no solamente mejoraron en esos episodios, sino que hubo un avance en la secreción de insulina y en el control de la glucemia en sangre”, explica el endocrinólogo, profesor y director médico del Instituto de Diabetes de la Universidad de Florida en Gainesville.
Prevenir y retrasar la diabetes tipo 1
Hay diferentes etapas en la diabetes 1 que hace posible detectarla antes de la aparición de los síntomas (sed intensa, mucha hambre, micción frecuente, pérdida de peso). Lo primero es cribar a los familiares. “Una de cada 20 personas con un familiar con diabetes 1 tiene riesgo de desarrollar la enfermedad; en la población general es mucho menor, uno de cada 300”.
Publicidad
En personas con antecedentes se busca autoanticuerpos antiinsulínicos. “Si existen, hay un riesgo de 50 % de derivar a diabetes en los próximos 5 años. Eso se llama etapa 1 de diabetes, cuando todavía tienen respuestas normales a la glucosa”. En la segunda etapa, la enfermedad avanza y se empieza a perder la tolerancia a la glucosa. “Y en la etapa tres ya tienen una diabetes sintomática y franca”.
El primer estudio que mostró ser efectivo para retrasar la enfermedad fue conducido con el anticuerpo monoclonal teplizumab. “El 56 % de los pacientes, no todos, pero más de la mitad, podía lograr un retraso del desarrollo de la diabetes 1 de entre 2 y 3 años”. Actualmente están en marcha estudios con personas en las primeras dos etapas.
¿Qué pasa con la creencia de que esta era una enfermedad de los niños y jóvenes? Schatz dice que hay una respuesta diferente para cada país. La geografía de la enfermedad sugiere que los casos aumentan a medida que uno se aleja de la línea ecuatorial. “La incidencia más alta en el mundo está en Finlandia” (52,2 por cada 100.000 menores de 15 años).
“No se entiende por qué, pero es correcto”, confirma Schatz. Aún así, son 15.000-20.000 personas en el Ecuador, con el añadido de mayores obstáculos en términos de accesibilidad, monitoreo continuo de glucosa, acceso a insulinoterapia y proveedores de salud, nutricionistas y psicólogos. “La enfermedad tiene una carga enorme”.
Publicidad
La doctora Josefa Palacio Riofrío, endocrinóloga y paciente de diabetes tipo 1, dice que en nuestro país no hay un registro propiamente dicho: algunos pacientes probablemente están diagnosticados con diabetes 2 y por tanto no constan en los listados del tipo 1.
“Pero el índice mundial nos habla de que en Ecuador puede haber 17.000 personas. Y uno de nuestros objetivos es crear el registro de pacientes ecuatorianos. Todo lo que tenemos son aproximaciones”. Solo así, dice, se puede tomar previsiones para que haya la cantidad suficiente de insulina, monitoreo continuo de glucosa y otros cuidados enfocados a evitar la enfermedad cardiovascular, la enfermedad renal y otras complicaciones.
¿Qué hacer ante el diagnóstico de diabetes tipo 1?
Si bien una de las causas de la diabetes tipo 1 es la predisposición genética, esto solo corresponde al 10 o 15 % de todos los pacientes. El 85 o 90 % no tienen antecedentes familiares. “Hay que determinar los mecanismos que generan la enfermedad y esa es una pregunta que he buscado toda mi vida”, dice Schatz, y agrega que también quieren comprender qué ocurre en el páncreas que desencadena la muerte de las células beta. “¿Por qué esas células, mientras que el resto del páncreas queda sano?”.
En el estudio en que participó el médico estadounidense también se demostró que, en algunos de los pacientes, la exposición prolongada a ciertos virus podrían llevar a la diabetes 1. “Sin embargo, esto no explica la gran mayoría de los casos. Lo que nos dice es que es una enfermedad bastante heterogénea”.
Si usted ha sido diagnosticado con diabetes tipo 1, lo más importante es encontrar una red de apoyo, un equipo médico especializado en diabetes tipo 1 y una fundación o asociación de pacientes para el acompañamiento, enumera la doctora Palacio.
Ella sabe que es tentador resistirse y aspirar a una vida sin administrarse insulina, pero es necesario aceptar que para tener una vida normal, a la persona diagnosticada no le puede faltar insulina y monitoreo continuo de glucosa o controles de glucosa capilar. (I)